La thérapie régénératrice par cellules souches (1) représente un espoir pour des millions de patients atteints de maladies ou lésions dégénératives. La réparation des organes ou des tissus endommagés en utilisant des cellules souches pourrait répondre aux besoins de ces patients.
Au-delà de l’émotion suscitée par les faux espoirs, il est impératif qu’une revue complète des résultats scientifiques et des promesses éclaire le débat.
Cellules souches : caractéristiques
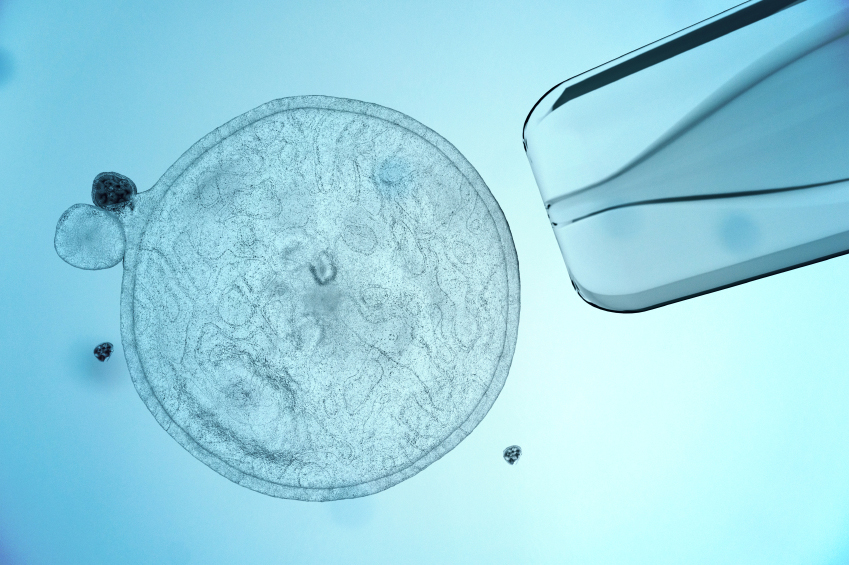
Une cellule souche a deux caractéristiques principales : elle continue à proliférer afin qu’un groupe de cellules soit toujours disponible et elle répond à des signaux appropriés en se différenciant en un ou plusieurs types de cellules spécialisées. Les sources des cellules souches humaines sont variées : elles peuvent provenir de jeunes embryons (de 5 à 7 jours post-conception), de tissu fœtal, du sang et de la matrice du cordon ombilical, de tissus placentaires et de la plupart des tissus corporels. Les cellules souches adultes proviennent de sources post-natales. La plasticité d’une cellule souche, autrement dit sa capacité à former des types de cellules différenciées est variable : elle peut être unipotente (capable de générer seulement un type différencié), multipotente (capable de générer plusieurs types de cellules), pluripotente (capable de générer la plupart ou tous les tissus du corps adulte) voire totipotente (capable de générer tous les tissus postnataux ou extra embryonnaires, potentiellement capable de récréer un nouvel embryon complet).
Cellules souches embryonnaires
Les cellules souches embryonnaires (ES) de la souris ont été cultivées pour la première fois en 1981, mais il fallut attendre 1988 pour que les cellules souches embryonnaires humaines soient cultivées avec succès. L’isolement des cellules souches embryonnaires requiert la désagrégation du jeune embryon, d’où le débat éthique autour de ces cellules. Ces cellules souches, considérées comme l’archétype de la cellule souche pluripotente, c’est-à-dire capable de générer tous types de tissus, rencontrent pourtant de nombreux obstacles scientifiques avant de pouvoir être utilisées cliniquement, en particulier la formation de tumeurs et le rejet immunitaire. Afin de maîtriser le rejet potentiel de cellules ES, plusieurs solutions sont proposées, dont la création de banques de lignées de cellules ES pour correspondre à des receveurs potentiels, mais on ne connaît pas le nombre de lignées de cellules nécessaires pour correspondre à tous les patients (sans doute de 250 à 10 000 lignées). Le clonage thérapeutique est présenté comme une solution idéale pour maîtriser le rejet immunitaire. Mais, et ce, malgré l’annonce frauduleuse des chercheurs de Corée du sud, à ce jour aucun clonage humain n’a réussi ; et dans une précédente expérience chez la souris, les cellules provenant d’embryons clonés ont été rejetées par l’hôte génétiquement correspondant.
Cellules souches adultes
Des recherches récentes ont montré la flexibilité remarquable des cellules souches adultes. Il a été prouvé qu’une seule cellule souche de moelle osseuse adulte peut contribuer non seulement à la formation de moelle et de sang mais aussi à la formation de foie, poumon, tube digestif, peau, cœur et muscle (2). Il existe maintenant plusieurs exemples de cellules souches adultes avec une flexibilité pluripotente, dont les cellules de la moelle osseuse, du sang périphérique, de l’oreille interne, du sang de cordon, de la muqueuse nasale, du liquide amniotique et de la membrane amniotique placentaire. La plupart des études publiées montre également que ces cellules souches adultes pluripotentes spécifiques peuvent se multiplier en culture sur de longues périodes de temps tout en retenant leur capacité à se différencier et fournissant un nombre suffisant de cellules pour les traitements cliniques.
De nombreuses études ont montré aussi l’efficacité des cellules souches adultes dans le traitement de modèles animaux de maladie.
Quelques expériences ont montré la capacité des cellules à trouver leur destination (homing) sur le site des tissus endommagés. Pour les lésions de la moelle épinière, les cellules souches adultes ont favorisé la croissance neuronale et le bénéfice thérapeutique chez des rongeurs.
Dans les modèles animaux de la maladie de Parkinson, les cellules souches adultes ont montré une efficacité en stimulant la sécrétion de dopamine et en diminuant les symptômes comportementaux. Un patient a reçu une transplantation de ses propres cellules neurales, entraînant une diminution des symptômes de la maladie de Parkinson. En ce qui concerne le diabète, plusieurs études montrent la génération de cellules insulino-sécrétrices à partir de cellules souches adultes, dont le foie, la moelle osseuse et le pancréas.
Les cellules souches adultes ont également été utilisées dans des protocoles de réparation osseuse.
La réparation de lésions cardiaques est également passée à l’étape d’essais cliniques, avec plusieurs cas rapportés de réussite dans la réparation de lésions suite à un infarctus.
Bien que le mécanisme de ces thérapies régénératives reste encore flou, la flexibilité et le potentiel énorme des cellules souches adultes sont maintenant démontrés.
1 – Current Science of Regenerative Medicine with Stem Cells, David A. Prentice, Journal of Investigative Medicine, vol. 54 number 1, January 2006.
2 – Multi-organ, multi-lineage engraftment by a single bone marrow-derived stem cell, Krause DS, Theise ND, Collector MI et al. Cell 2001 ; 105 ; 369-77.